CONSEJOS ÚTILES
INFORMACIÓN
La alergia es una respuesta anómala y exagerada del sistema inmune (defensivo) de determinadas personas ante una serie de agentes muy diversos, que vienen del exterior, inofensivos para la mayoría de la gente ya los que se les llama alergenos.
La cantidad de alérgenos conocidos hasta ahora es muy variable y pueden encontrarse al aire libre, en el domicilio y en el lugar de trabajo:
- ácaros
- esporas de hongos
- epitelios (piel) y heces de animales (perro, gato, caballo, ratones, hámster…).
- escarabajos
- pólenes de hierbas y árboles
- veneno de himenópteros: abejas y avispas
- medicamentos
- a nivel ocupacional/laboral, muchos productos de origen vegetal o animal (harina de cereales como el trigo en panaderos, por ejemplo)
Todos estos alérgenos cuando son «atacados» por el sistema inmune, en concreto por los llamados anticuerpos IgE específicos, darán los síntomas típicos de la «enfermedad alérgica» y pueden ser a nivel ocular (conjuntivitis), nasal (rinitis), bronquios (asma bronquial), piel (eczema, urticaria, angioedema), digestivo (diarreas, vómitos…).
NO ES ALÉRGICO LO QUE QUIERE SINO LO QUE PUEDE
¿Por qué sólo ciertas personas se vuelven alérgicas? No se conoce la respuesta exacta, no se sabe la «etiología» (causa) de esta enfermedad. Influye mucho la genética, la herencia. Así podemos encontrarnos con diferentes miembros de la misma familia que son alérgicos.
Pero no se hereda la alergia, sino la predisposición a sufrirla.
No todos los descendientes la padecen, la probabilidad aumenta si ambos progenitores son alérgicos.
¿CÓMO NOS VOLVEMOS ALÉRGICOS?
Como ya hemos comentado, la causa de la alergia es desconocida, existe una predisposición genética a sufrirla pero esto no es suficiente, pues se ha comprobado que sólo en un 20-60% de los gemelos monocigóticos (un solo óvulo y un solo espermatozoide) la padecen.
El incremento en los casos de alergia que se han observado en las últimas décadas es demasiado rápido para ser atribuido sólo a una mutación genética.
Los estudios poblacionales, tanto nacionales como internacionales, ponen de manifiesto una amplia variación geográfica en la prevalencia de la alergia y sugieren una fuerte influencia del medio ambiente en esta tendencia.
Los casos de enfermedad alérgica son más frecuentes en países y zonas económicamente desarrolladas y prósperas del mundo, siendo raras en los países subdesarrollados. Lo mismo ocurre entre zonas urbanas y rurales, siendo más frecuente el número de alérgicos en las ciudades respecto a los pueblos. Otro dato interesante es el aumento de casos de alergia entre la población inmigrante de países subdesarrollados que se desplazan a zonas o países desarrollados.
Esto significa que debe haber otros factores y últimamente se habla de dos en concreto:
- Factores ambientales: sobre todo la contaminación atmosférica y en concreto de las partículas diesel que favorecen el transporte de las sustancias que hemos llamado alérgenos, aumentando la exposición de la persona a estos alérgenos. Esta exposición prolongada en personas con predisposición genética adecuada es la combinación que facilitaría la aparición de la enfermedad alérgica.
- Teoría higienista: el descenso en el número de infecciones bacterianas, virales y parasitarias gracias al uso de los antibióticos y de las vacunaciones en los niños les protege de éstas, pero en estos casos el sistema inmune al no tener que «luchar» contra estos agentes, lo que hace es derivar su acción a «reconocer» y «atacar» sustancias que habitualmente son inofensivas para el ser humano (los alérgenos). Ésta sería una explicación de la mayor prevalencia de la alergia en países desarrollados.
BIBLIOGRAFÍA
- Holgate S.T. Church M.K., Lichtenstein L.M. Alergia. Editorial Harcourt, 2ª edición
- Brasó Aznar J.V., Jorro Martínez G. Manual de Alergia Clínica. Editorial Masson
Introducción y prevalencia.
El asma bronquial es la enfermedad pulmonar más común durante el embarazo y su prevalencia va en aumento y afecta aproximadamente a un 3-8% de las mujeres embarazadas.
El manejo del asma durante el embarazo debe tener en cuenta tanto el efecto de la propia enfermedad como el de su tratamiento sobre el desarrollo del feto y la salud de la madre.
Comportamiento del asma durante el embarazo.
El comportamiento del asma bronquial durante el embarazo no es igual en todas las mujeres:
- Aproximadamente un tercio de las mujeres mejora.
- Un tercio empeora.
- Y otro tercio permanece igual.
Aunque el asma más grave tiende a empeorar durante el embarazo, las formas moderadas y leves tienden a mantenerse estables o incluso mejoran.
Efectos del embarazo sobre el asma.
El embarazo puede interferir en el asma debido a que durante el embarazo se producen una serie de cambios que pueden influir en el control del asma.
Cambios mecánicos que afectan a la respiración:
- Producción de dióxido de carbono: Incremento de los niveles de progesterona que favorecen un aumento de la producción de dióxido de carbono y cambios metabólicos .
- Hiperventilación: Ante el aumento de dióxido de carbono y para contrarrestar esta elevación sobreviene una hiperventilación (respiración rápida y superficial).
- Dificultad para respirar: Debido a la hiperventilación, la mayoría de mujeres embarazadas sienten cierta dificultad respiratoria , independientemente de sufrir o no asma.
Efectos del asma sobre el feto.
- Mayor riesgo de mortalidad perinatal.
- Bajo peso al nacer.
- Complicaciones del embarazo: Pueden aparecer complicaciones del embarazo como retención de líquidos o hipertensión arterial .
- Mayor trabajo de parto.
- Nacimientos prematuros: Hay más nacimientos prematuros cuando se compara con mujeres no asmáticas.
La importancia del manejo del asma.
El asma no controlada puede comportar una disminución de la cantidad de oxígeno que alcanza los pulmones del feto. Este oxígeno es el que, al pasar por la sangre, llega al feto a través de la placenta. Y debe hacerlo de forma constante para que su crecimiento y desarrollo sea normal.
De ahí la gran importancia de que la respiración y la oxigenación de la madre sea adecuada.
Asma y embarazo. Tratamientos.
Durante el embarazo no es necesario suspender el tratamiento por la alergia, aunque es preferible no tomarlo durante el primer trimestre. Si debe tomarlo, siempre bajo la supervisión de su médico.
INMUNOTERAPIA: La inmunoterapia específica no debe suspenderse si se toleraba bien previamente al embarazo.
Asma bronquial.
BRONCODILATADORES :
- De rescate: Salbutamol (Ventolín) y Terbutalina (Terbasmín)
- De larga duración: SalmeterolNo deben suspenderse en el asma moderada/severa si previamente al embarazo estaba bien controlada con esta medicación.
CORTICOIDES:
- Inhalantes: De elección, Budesonida (Pulmicort)
- Orales: NO durante el primer trimestre, sólo en caso de urgencia.
¿Qué es el Test de Metacolina?
El Test de Metacolina es una prueba que se realiza para saber si hay hiperreactividad bronquial . Para ello se administrará por vía inhalada una substancia llamada metacolina. No necesita hospitalización.
Condiciones para acudir a la consulta.
- Comunicará si en las 4-8 semanas precedentes a la prueba ha sufrido una infección respiratoria o si ha manifestado asma ; y el tratamiento realizado.
- Comunicará si en las 3-6 semanas precedentes ha sido inmunizado con vacunas de virus vivos (gripe).
- Comunicará si está embarazada o existe la posibilidad de embarazo .
- Comunicará si padece alguna cardiopatía .
- Comunicará si en los días precedentes ha tenido urticaria .
- Irá vestido de forma cómoda , con ropa que no apriete.
Tratamientos y alimentos a evitar antes de la maceta.
Para la correcta realización de la prueba además se debe tener en cuenta que existen ciertos tratamientos y alimentos que deben suprimirse en unos intervalos de tiempo determinados.
- Tabaco, bebidas de cola y cafeína: 6 horas antes.
- Broncodilatadores inhalados (Formoterol, Salmeterol, Terbutalina, Salbutamol, Atropina, Anticolinérgicos): 12 horas antes.
- Broncodilatadores parenterales (Adrenalina, Terbutalina, Salbutamol): 12 horas antes.
- Broncodilatadores orales:
- Teofilinas de acción corta: 18 horas antes.
- Teofilinas de acción sostenida: 48 horas antes.
- Terbutalina – Salbutamol: 12 horas antess
- Cromoglicato sódico: 8 horas antes.
- Antihistamínicos: 48-96 horas antes.
- Esteroides:
- Inhalados: 12 horas antes.
- Sistémicos: 24 horas antes.
- Betabloqueantes: 8 horas antes.
¿Qué son las LTP?
Las Proteínas Transportadoras de Lípidos (LTP por sus siglas en inglés) son proteínas de defensa ampliamente extendidas en el reino vegetal de los países mediterráneos. La función de estas proteínas es ayudar a los vegetales a adaptarse en situaciones de estrés como el frío y la salinidad y, por este motivo, se encuentran principalmente en las capas más externas de los vegetales como la piel y la cáscara . Tienen una gran estabilidad térmica (prácticamente no se modifican con la cocción) y son resistentes a las enzimas proteolíticas (a la digestión).
¿Dónde existe presencia de LTP?
Se encuentra ampliamente distribuida en diferentes alimentos vegetales . Algunos de estos alimentos son la fruta , la verdura , los frutos secos , las legumbres , los cereales o las semillas.
Grupos alimenticios con mayor presencia de LTP:
- Frutas rosáceas: Melocotón, albaricoque, níspero, nectarina, paraguayo, ciruela, manzana, membrillo, fresa, cereza, mora, zarza. Principalmente si se ingieren con piel. Incluidos los zumos.
- Frutos secos: Avellana, almendra, cacahuete, pipas de girasol, nuez.
También presentes en múltiples pólenes:
- Parietaria, olivo, artemisia y platanero.
Reacciones alérgicas
Según los datos del estudio epidemiológico Alergológica 2005, en España las frutas rosáceas inducen el 70% de las reacciones alérgicas a frutas . La alergia a la fruta es más frecuente a partir de la adolescencia –al igual que en los frutos secos– y son los alimentos que producen mayores reacciones alérgicas a la población adulta. El melocotón (fruta representante del grupo de rosáceas) es la fruta que con mayor frecuencia causa alergia y en la mayoría de los pacientes es la primera rosácea que induce una reacción.
Manifestaciones clínicas
Las manifestaciones clínicas pueden ser:
- Locales: Síndrome de alergia oral como picor o enrojecimiento perioral.
- Cutáneas: Urticaria o angioedema.
- Gastrointestinales: Diarrea , vómitos , dolor abdominal.
- Respiratorias: Rinoconjuntivitis , asma.
- Generalizadas: Anafilaxis.
Cofactores
Los cofactores son situaciones que incrementan la probabilidad de sufrir una reacción asociada a la ingesta de alimentos con LTP. Estos cofactores son:
- Ejercicio
- Alcohol
- Antiinflamatorios no esteroides o AINES: Ibuprofeno , aspirina , naproxeno , dexketoprofeno , metamizol , diclofenaco …
Tratamiento.
- Dieta de evitación: El principal tratamiento es la dieta de evitación que se ajustará a cada sujeto de forma personalizada.
- Kit de emergencia: También se puede pautar un kit de emergencia por si se produjera una reacción. Puede estar formado por antihistamínicos , corticoides orales y adrenalina en un dispositivo autoinyectable.
- Inmunoterapia: El alergólogo puede indicar una inmunoterapia en el melocotón , si el paciente lo necesita.
La dermatitis atópica es una enfermedad cutánea, no contagiosa, que se caracteriza por la aparición de lesiones rojas, escamosas, en ocasiones húmedas (vesículas), que producen mucho prurito.
– Suele cursar en brotes.
– Las lesiones curan sin dejar cicatrices.
– Existe una predisposición familiar a sufrirla.
– La piel es más seca e irritable, esto hace que la piel requiera unas medidas especiales (aunque en ese momento determinado no se localicen lesiones).
CONSEJOS ÚTILES
HIGIENE
– Se recomienda ducha o baño diario, durante pocos minutos.
– Utilizar agua templada y jabones neutros, baños coloidales de avena y aceites limpiadores libres de jabón.
– El secado después del baño debe hacerse sin frotar la piel, con una toalla limpia y suave.
– Detrás del baño y después del secado es muy importante una buena hidratación con emulsiones, cremas o lociones.
– Llevar siempre las uñas cortas y limpias para evitar producir lesiones que puedan infectarse con el rascado.
– Ducharse siempre después de realizar ejercicio físico o deporte.
ROPA y CALZADO
– La ropa debe ser preferiblemente de fibras naturales: algodón, hilo…
– Evitar la lana y fibras sintéticas.
– La ropa se puede lavar con la lavadora, aunque se enjuague con abundante agua (enjuague y centrifugado extra). No añadir suavizante.
– El calzado debe ser de cuero o ropa, bien aireado. El calzado deportivo sólo debe ser utilizado para el deporte. Se recomienda llevar medias y calcetines de hilo o algodón.
OTROS CONSEJOS
– En un principio se puede comer de todo, siempre que el alergólogo no haya diagnosticado una alergia alimentaria.
– No debe abusarse de alimentos que contienen mucha histamina (sustancia que suele provocar prurito en la piel), como son: enlatados, embutidos, tomate, quesos, chocolate, fresas, marisco, alimentos congelados y aquellos que contengan colorantes y aditivos.
– Evitar cambios bruscos de temperatura y humedad.
– Airear los domicilios, especialmente los dormitorios.
– La playa, el sol y el mar son beneficiosos. Los baños en el mar son más recomendables que en la piscina. Utilizar siempre un adecuado protector solar. Hidratar siempre la piel después del baño.
– Si presenta lesiones infectadas deberá evitar el contacto con la arena.
– Evitar el contacto con irritantes como los productos de limpieza; utilizar guantes de goma sobre unos de algodón para la realización de las tareas domésticas.
– Evitar la exposición al tabaco, ambientes contaminados y alérgenos domésticos (ácaros, hongos y epitelios de animales).
– No utilizar nunca cremas o lociones tópicas de antihistamínicos para controlar el prurito cutáneo.
Bibliografía:
– Prevención de Allergy and Allergic Asthma. WHO/WAO Meeting on the Prevention of Allergy and Allergy Asthma. Geneva, 8-9.
– Pelta R., Gandolfo M. Guía de Alergía para Residentes y Atención Primaria (ed. Díaz de Santos SA) .
– Malet A. Manual de Alergía para Atención Primaria. Barcelona (ed. MRA SL)
– Guía práctica para Residentes de Alergología. Módulo 2. Comité de Jóvenes Alergólogos y Médicos Internos Residentes de la SEAIC (CAJMIR) (ed. Luzán S.A. ).
– El anisakis es un gusano que parasita a muchos peces.
– El hombre es un huésped accidental de la larva de anisakis, después de la ingesta de pescado parasitado cuando se toma crudo (desalados, ahumados, en vinagre) o poco cocinado.
– La larva se elimina, normalmente, de forma espontánea por las heces.
– Algunas personas, después de la ingesta y parasitación por el anisakis, desarrollan alergia a este gusano, sufriendo cuadros cutáneos (urticaria y angioedema) ya veces también cuadros gastrointestinales (dolor abdominal, vómitos…).
– Las personas alérgicas al anisakis toleran la ingesta de pescado no contaminado.
– Los peces y cefalópodos que con mayor frecuencia pueden estar parasitados por el anisakis son:
. Abadejo (bacalao)
. Sardina
. Arenque
. Calamar
. Bacalao
. Sorell
. Bonito
. Merluza
. Caballa
. Lucera
. Boquerón
. Salmón
CONSEJOS ÚTILES
– Evitar la ingesta de pescado crudo o poco cocinado:
. boquerón en vinagre
. desalados
. sushi
. ahumados
. sushimi
. pescado en escabeche
. ceviches
. carpaccio
– Se recomienda el consumo de pescado congelado en alta mar o ultracongelado.
– Someter el pez a congelación a -20ºC durante un mínimo de 72 h.
– Cocinar el pescado a temperaturas superiores a 60ºC (el pescado a la plancha suele resultar insuficiente).
– Consumir preferentemente las colas de peces grandes.
– Evitar las áreas del vientre, cercanas al aparato digestivo del pez.
Bibliografía:
– Pelta R., Gandolfo M. Guía de Alergía para Residentes y Atención Primaria (ed. Díaz de Santos SA) .
– Brasón Aznar JV, Jorro Martínez G. Manual de Alergía Clínica (ed. Masson)

Himenòpters
ABEJAS y Avispas
– Los himenópteros son un subgrupo dentro de los insectos que aparecen bajo tres formas diferentes:
. Formícidos (hormigas).
. Véspidos (avispas y avispones).
. Ápidos (abejas y zánganos)
– Los véspidos y ápidos incluyen la mayoría de los insectos responsables de cuadros alérgicos en nuestro medio.
– Cuando estos insectos se agrupan formando sociedades (colonias) las posibilidades de picadura aumentan debido a un incremento en la agresividad como mecanismo de defensa del nido.
VÉSPIDOS
– Las avispas se caracterizan por tener un cuerpo liso, al igual que su aguijón, pudiendo picar varias veces.
– Las avispas sociales construyen sus nidos al aire libre o en espacios vacíos (agujeros en las rocas, truenos vacíos). Son colonias estacionales y no suelen volver a los mismos nidos.
– Los 3 géneros más abundantes son:
. Vespa (vespones): nidos en agujeros, la tendencia a morder es más alta que la de picar. Se distinguen por su tamaño y la presencia de tonos naranja en la coloración.
. Véspula: nidos aéreos o en agujeros o en el suelo. El abdomen se afina por el extremo caudal, siendo recto por el extremo cefálico (forma de triángulo).
. Polistas: nidos aéreos. Es la especie más frecuente. El abdomen está afinado por los dos extremos (forma de ojal).
ÁPIDOS
– Suelen ser pelosos, lo que facilita el transporte del polen.
– El aguijón tiene unos dientes que impiden la salida una vez clavado, produciéndose una deventración del insecto que muere después de la picadura.
– Las abejas solitarias hacen sus nidos en pequeños agujeros o en el suelo. Las posibilidades de picadura son muy bajas debido a su escaso instinto defensivo.
– Los zánganos forman colonias estacionales construyendo los nidos en el suelo, Son más voluminosos que las abejas y suelen tener rayas horizontales de colores en el abdomen (amarillo, blanco…).
Apis Mellifera (abeja de la miel)
– Es el himenóptero más frecuente en nuestro entorno, debido a su aprovechamiento como productor de miel, polen, propóleos… y polinizador de cultivos (frutales, invernaderos… ).
– Forma colonias muy numerosas, con un instinto defensivo del nido muy arraigado con lo que las posibilidades de picadura aumentan.
– La abeja que pica siempre es la obrera. Los zánganos no tienen aguijón y la resina es única, está recluida en la colmena y tiene poco instinto de defensa.
– Cuando la colonia se quiere reproducir se produce el fenómeno de ensanche: la mitad de las abejas abandonan el nido acompañadas de la resina.
– El enjambre no tiene tendencia a defender ningún nido atractivo lleno de miel y larvas por tanto, el instinto de defensa disminuye mucho. Las posibilidades de ser picado bajan bastante cuando estamos cerca de un enjambre colgado normalmente de un árbol, respecto cuando ese mismo enjambre ocupa una colmena o un agujero natural y se instala allí.
TIPO DE REACCIONES DESPUÉS DE UNA PICADA
– Reacción local intensa: sobre todo cuando afecta a los párpados, labios… dando lugar a enrojecimiento, dolor, picor, inflamación más o menos importante.
– Reacción alérgica / Anafilaxia: aparece a los pocos minutos de la picadura (15-30 min.) y puede poner en peligro la vida del paciente. Pueden producir desde urticaria, angioedema (inflamación) de labios, párpados, glotis., hasta dificultad respiratoria, hipotensión, pérdida del conocimiento y paro cardio-respiratorio.
– Reacción tóxica: cuando se introduce gran cantidad de veneno como consecuencia de picaduras múltiples o bien por la localización de éstas, siendo de especial peligro en la cabeza y cuello.
CONSEJOS ÚTILES
– Se debe llevar un brazalete identificador que haga constar “Alérgico a la picadura de …”.
– Llevar siempre el tratamiento de urgencia indicado por el alergólogo/a. Se debe enseñar a los familiares y compañeros a utilizarlo. Debe controlarse la fecha de caducidad de los fármacos.
– Después de la administración del tratamiento de urgencia debe dirigirse a un centro médico de inmediato.
– En los pacientes alérgicos está indicada una desensibilización con la utilización de una VACUNA (inmunoterapia específica) siendo hoy día un tratamiento eficaz al 100%.
EN LAS CASAS DE CAMPO
– Revisar los lugares donde puedan encontrarse enjambres: árboles, troncos de árboles secos, árboles vacíos, ángulos de las paredes, esquinas, techos y tuberías.
– Mantenerse alejado de los lugares donde se puedan encontrar insectos: macetas, viñedos, macizos de flores, árboles frutales,… y situarse lejos de la basura o zonas de desechos.
– Evitar estar cerca de balsas, arroyos o lugar húmedos.
– No instalar colmenas en los alrededores.
– Evitar lugares donde puedan encontrarse colmenas o enjambres.
– Los insectos se sienten atraídos por la comida, olores fuertes, perfumes o cosméticos perfumados y colores llamativos. Puede ser útil aplicarse un líquido repelente de insectos en las zonas que queden descubiertas de ropa.
– NUNCA IR SOLO por el campo.
– Evitar salidas al campo en primavera y verano.
– En ningún caso azotar a los insectos!!.
– Utilizar aparatos que hagan huir a los insectos, como aparatos de ultrasonidos, insecticidas y repelentes de insectos.
– Utilizar ropa apropiada: camisas de manga larga y cuello cerrado, procurando que la ropa quede ajustada al cuerpo, evitando pliegues o volantes en los que puedan quedar atrapados los insectos. No utilizar ropa de colores brillantes, verde, amarillo o estampados con flores. Utilizar pantalón largo y zapatos cerrados, evitando ir descalzos.
– No dejar comida expuesta en el aire, mantenerla en recipientes cerrados. Recoger los restos de los alimentos antes posible y guardarlos.
– Mantener cerradas las ventanas del coche, puesto que además del peligro de picadura, al tratar de evitarla pueden ocasionar un accidente de tráfico.
– En caso de picadura de avispa se debe alejar del lugar donde se ha producido (pues se puede atraer a otras avispas).
HIGIENE PERSONAL
– No utilizar perfumes ni agua de colonia.
– No aplicarse fijadores de cabello.
– No utilizar cremas ni maquillajes perfumados.
– Utilizar cremas de protección solar sin perfume.
– No utilizar aguas de colonia o cremas con olor para después del afeitado.
PROFESIONES y AFICIONES
– Evitar tareas, profesiones y aficiones en las que se exponga constantemente al riesgo de una picadura:
. agricultores
. ganaderos
. leñadores
. cazadores o pescadores
. cortar palmeras
. jardineros…
BOTIQUÍN DE URGENCIAS
– Ampolles d’Adrenalina autoinjectable.
– Maniguet o torniquet de goma.
– Antihistamínics d’acció ràpida.
– Ampolla de corticoids.
Bibliografia:
– Prevention of Allergy and Allergic Asthma. WHO/WAO Meeting on the Prevention of Allergy and Allergy Asthma. Geneva, 8-9 .
-Pelta R., Gandolfo M. Guia de Alergia para Residentes y Atención Primaria (ed. Díaz de Santos S.A.) .
– Malet A. Manual de Alergia para Atención Primaria. Barcelona (ed. MRA S.L.)
Los hongos constituyen un grupo muy numeroso de organismos (pueden existir entre 1 y 1.5 millones de especies) que presentan una amplia distribución en la naturaleza, contribuyendo a la descomposición de la materia orgánica y participando en los ciclos biológicos. Un pequeño número son patogénicos para animales y plantas.
– Los hongos se reproducen por esporas. Estas esporas (microscópicas) pueden ser inhaladas por el ser humano y depositarse en la mucosa respiratoria (nariz, bronquios) o en la conjuntiva, siendo capaces de desarrollar reacciones alérgicas.
– Las condiciones óptimas para el desarrollo de los hongos son, con tiempo caluroso y con una humedad relativa elevada, siendo una causa importante de alergia estacional y las personas alérgicas pueden presentar sintomatología desde primavera hasta otoño.
– En las zonas más templadas, los hongos pueden persistir en el exterior a lo largo de todo el invierno, provocando una alergia perenne, como los hongos que crecen en el interior de las casas en los climas más fríos.
– Los problemas de humedad y crecimiento fúngico afecta a un 20-50% de las casas y se asocia a un mantenimiento inadecuado de los sistemas de calefacción, ventilación o aire acondicionado.
– La exposición a los alérgenos fúngicos se produce tanto en espacios abiertos como en los interiores:
. Hongos de interior: ASPERGILLUS y PENICILLIUM.
. Hongos de exterior: ALTERNARIA y CLADOSPORIUM
– Muchos de los alergenos de interior son los mismos que se encuentran en el exterior de los edificios, penetrando por ventanas y puertas, sistemas de ventilación, o por rendijas u otras aberturas situadas en las paredes. Los hongos pueden también ser introducidos en los edificios a través de los restos que pueden llevar los zapatos.
– En los bosques, los hongos crecen en los troncos y en la vegetación descompuesta, especialmente en zonas húmedas y en sombra. También colonizan y degradan numerosos sustratos como el papel, cuero, alimentos, harina, paja, leña, frutos secos, pinturas,… y forman parte del polvo de casa.
– En los hogares, son más frecuentes en los sótanos y armarios húmedos, cuartos de baño, frigoríficos, colchones, alfombras, contenedores de basureros y muebles tapizados. La calefacción central y los sistemas de humidificación y refrigeración son también fuentes potenciales del crecimiento de hongos.
– Los alergenos fúngicos pueden ingerirse con los alimentos con quesos procesados con hongos, champiñones, hortalizas, frutas deshidratadas, alimentos que contienen levaduras, salsa de soja o vinagre.
CONSEJOS ÚTILES
– Conocer el grado de exposición a hongos (en nuestro hogar o en el trabajo) para poder adoptar las medidas de prevención apropiadas.
EN EL INTERIOR DEL HOGAR
– Evitar humedad en las paredes, armarios, marcos de ventanas, detrás de los muebles, lavabos, cocina,… Se pueden instalar lámparas en los armarios que se mantengan cerrados para disminuir la humedad.
– Mantener seca alrededor de la ducha y, por lo general, todo el lavabo, incluyendo las toallas y la ropa que se pueda localizar.
– No utilizar esponjas de baño.
– Evitar utilizar algodón para el relleno de almohadas, mantas y forros de los muebles.
– Evitar la utilización de tapetas y alfombras de algodón o cualquier fibra que no sea sintética.
– Ventilar la casa a diario, también en invierno, y tener calefacción que no provoque condensación (cristales mojados por dentro).
– No guardar ropa o zapatos húmedos.
– Deshacerse de desechos y basura doméstica de forma rápida, y no almacenar restos de comida. No dejar fuera del frigorífico alimentos que puedan descomponerse.
– Evitar que la humedad de la casa sea superior al 40%. Utilizar aparatos deshumidificadores con filtros adecuados HEPA y pinturas antifúngicas que puedan dificultar el crecimiento de hongos en las paredes.
– Utilizar fungicidas en zonas que exista una tendencia a ser húmedas.
– Evitar la acumulación de polvo y aspirar la habitación a diario.
– No se aconseja tener plantas de interior, puesto que la tierra húmeda acumula hongos.
– Evitar animales enjaulados (pájaros y roedores), así como peceras.
– Sacar de casa (o aislar cuidadosamente) cosas que puedan acumular hongos como el grano, harina, frutos secos, patatas, paja…
– Limpiar a diario el sistema de climatización y aire acondicionado (sobre todo, las verjas de salida). Incluido, se puede utilizar un antifúngico para la limpieza y ensamblar filtros HEPA a los sistemas de climatización.
– Si el hogar del paciente presenta un sótano o planta baja húmeda, deben instalarse los correspondientes sistemas de drenaje.
EN EL EXTERIOR DEL HOGAR
– En los espacios abiertos, el paciente alérgico debe evitar la presencia de vegetación muerta o en estado de descomposición, mover montones de hojas caídas en el suelo y cortar el césped.
– Evitar andar por zonas rurales o bosques, sobre todo los días de viento y/o tormenta (verano y otoño), especialmente durante la recolección de cosechas o poco tiempo después de ésta.
– Evitar las zonas de elaboración, almacenamiento o transporte de grano y harina (almacenes, silos, bodegas, pajares…) y no manipular directamente estas sustancias. En caso de no poder evitar la manipulación, se recomienda utilizar una mascarilla protectora con filtro HEPA.
– No visitar establos, cuadros, granjas….
Bibliografía:
– Prevention of Allergy and Allergic Asthma. WHO/WAO Meeting on the Prevention of Allergy and Allergy Asthma. Geneva, 8-9 .
– Pelta R., Gandolfo M. Guía de Alergía para Residentes y Atención Primaria (ed. Díaz de Santos SA) .
– Malet A. Manual de Alergia para Atención Primaria. Barcelona (ed. MRA S.L.)
Los granos de polen son las células sexuales masculinas de los árboles y las plantas con flor. Se forman en el interior de los estambres y, una vez madurados, son liberados. Su función es llegar a la parte femenina de una flor de su misma especie y hacer posible la fecundación para dar lugar al fruto y posteriormente generar nuevas semillas.
– El traslado del polen desde el órgano donde se ha generado hasta la parte femenina de la flor se conoce con el nombre de polinización y puede darse de diversas formas:
. por anemofilia, con el viento como medio de diseminación de los granos de polen.
. por entomofilia, cuando se realiza a través de los insectos (abejas, mariposas, escarabajos…).
– Los pólenes que dan lugar a la sintomatología de alergia son los que provienen de árboles y plantas que polinizan a través del aire y no a través de los insectos.
– El polen es transportado por el aire (viento) en grandes cantidades. Cuando son respirados por las personas alérgicas se producen los síntomas de alergia (rinitis, conjuntivitis, asma). Los síntomas serán más intensos cuando mayor sea la concentración de polen en el ambiente.
– Con el nombre de Calendario Polínico se designa a una representación gráfica que resume la dinámica anual de los principales tipos de pólenes de una localidad, ordenados en función del período de polinización. Este tipo de representación facilita la comprensión de la composición polínica de la atmósfera en todo momento del año, informa de los pólenes que pueden resultar perjudiciales en cada período anual y destaca la importancia relativa de unos pólenes respecto a a otros.
Polinización y Climatología
– Durante el período de polinización las concentraciones de polen aumentan con el incremento de la temperatura (días secos y soleados) y disminuyen con la lluvia y el frío.
– Las concentraciones más elevadas suelen detectarse por la mañana (7-10 h.) y por la tarde.
– Las concentraciones de polen suelen ser menores en las ciudades que en las zonas rurales. Sin embargo, las turbulencias generadas en las ciudades por el tráfico y/o el viento a través de las calles, pueden aumentar la exposición a los granos de polen.
– Cuando se está generando una tormenta primaveral, aumenta considerablemente la concentración de polen, que disminuye cuando llueve y vuelve a subir al desaparecer la tormenta.
– Generalmente:
. los pólenes de árboles son los que más predominan durante el invierno y al principio de la primavera.
. los pólenes de las gramíneas son los que predominan durante la primavera.
. los pólenes de los matorrales (hierbas) son los que predominan durante el verano y el otoño.
– Los pólenes no sólo se localizan en la atmósfera sino también en el interior de las viviendas como resultado de la ventilación que se realiza en los hogares a través de las ventanas. Estos pólenes del interior de la vivienda pueden contribuir de forma importante en la exposición polínica que padecen los pacientes durante el crecimiento de la polinización.
CONSEJOS ÚTILES
– Conocer la planta y los pólenes responsables de la enfermedad.
– Conocer la época de polinización y el recuento de pólenes a los que es alérgico. Los recuentos de pólenes se exponen de forma diaria en los medios de comunicación. El comité de Aerobiología de la Sociedad Española de Alergía e Inmunología Clínica (SEAIC) facilita en el teletexto de TVE y de Internet (http://www.polenes.com) los recuentos de pólenes de más de 20 estaciones distribuidas por toda España. En Cataluña informa la XAC a través del Departamento de Botánica de la Universidad Autónoma de Bellaterra.
– La concentración atmosférica de granos de polen considerada como reactiva (capaz de producir síntomas) comienza a partir de los 50 granos/m3 de aire, aunque esto puede ser variable según cada paciente.
– Evitar salir al campo y al aire libre los días de máxima polinización o los días que haga mucho viento, sobre todo entre las 5-10 h. de la mañana (emisión de pólenes) y entre las 7-10 h. de la tarde (período de descenso del polen desde la parte superior de la atmósfera al enfriarse el aire). Los días que haga viento, secos y soleados son los peores por su mayor concentración de polen.
– Hacer vacaciones durante el período álgido de polinización eligiendo una zona libre de pólenes (por ejemplo, la playa o las cumbres nevadas).
– Evitar cortar o estirarse en el césped.
– No secar la ropa en el exterior durante los días de recuentos altos. El polen puede quedar atrapado en la ropa.
– Si se toma fruta o productos vegetales frescos, deben lavarse antes de ingerirlos, con el fin de eliminar los granos de pólenes que pudieran contener en su superficie.
– Durante la época de polinización se puede ser más sensible a estímulos como resfriados, productos irritantes y esfuerzos físicos.
– Realizar correctamente la medicación indicada por su alergólogo.
– Recordar que, en la actualidad, es posible una curación real y definitiva de los problemas alérgicos respiratorios, si son tratados de una forma adecuada, con VACUNAS, no debiendo afectar, de forma significativa, a la calidad de vida del paciente.
EN EL HOGAR
– Si se dispone de aire acondicionado en el hogar es conveniente utilizarlo ya que contiene filtros que evitan que el polen penetre en el interior de la vivienda.
– Mantener las ventanas de la casa cerradas durante las horas de sol. Debe evitarse abrir las ventanas durante la noche ya que durante la madrugada los pólenes son más numerosos.
– Se debe pasar el aspirador al menos una vez a la semana. Utilizar aspiradores especiales para alérgicos, con un sistema de filtros de aire que favorecen el paso del aire restante libre de pólenes.
– Realizar pulverizaciones con agua fría en las habitaciones. Esto reduce de forma notable la concentración de pólenes que se encuentran suspendidos en el aire.
A LOS VIAJES
– Evitar viajar en moto y bicicleta, porque el aire que contiene los granos de polen puede golpear la cara con una fuerza superior y puede hacer que aumenten los síntomas.
– Se deben proteger los ojos del contacto directo con el aire, por tanto, es necesaria la utilización de gafas que rodeen la zona de los ojos, y para la protección de la mucosa nasal y del árbol bronquial es útil la utilización de unas mascarillas apropiadas.
– Llevar las ventanas del coche cerradas.
– Utilizar el aire acondicionado para filtrar el aire que entre en el automóvil.
– Hacer lavados de ojos y nariz con abundante agua durante el viaje.
– Consultar con alergólogo si debe realizar un viaje.
– Llevar la medicación necesaria cuando presenta sintomatología.
AL HACER DEPORTE
– Realizar un período de calentamiento progresivo de más larga duración que el que normalmente realiza.
– Evitar realizar ejercicios violentos al aire libre en las épocas de polinización.
– Evitar cambios muy bruscos de temperatura.
– Los deportes más adecuados son los acuáticos (natación…). NO está recomendado zambullirse.
– Se debe utilizar, si así lo recomienda su alergólogo, el tratamiento previo a la realización de un esfuerzo.
Bibliografía:
– Prevention of Allergy and Allergic Asthma. WHO/WAO Meeting on the Prevention of Allergy and Allergy Asthma. Geneva, 8-9.
– Pelta R., Gandolfo M. Guía de Alergía para Residentes y Atención Primaria (ed. Díaz de Santos SA) .
– Malet A. Manual de Alergía para Atención Primaria. Barcelona (ed. MRA SL)
– Guía práctica para Residentes de Alergología. Módulo 1. Comité de Jóvenes Alergólogos y Médicos Internos Residentes de la SEAIC (CAJMIR) (ed. Luzán S.).
– Valero Santiago A.L., Cadahía García A. Polinosis. Polen y Alergia (ed. MRA S.L.)

Los ácaros son unos pequeños parásitos de la clase arácnido, con un tamaño inferior a 1 mm, por tanto, no se pueden ver a simple vista (más pequeños que la punta de una aguja de cabeza).
Existe una amplia variedad de especias, algunas de las cuales se encuentran en los hogares mientras que otras son más abundantes en los almacenes, granjas…
Los niveles de los ácaros del polvo doméstico varía con la climatología y la estación del año, pero los factores que más influyen en su crecimiento son las condiciones de humedad (55-85 %) y el calor (25 ºC) , primavera, otoño e invierno en viviendas cerradas. El sol y la ventilación frecuente son los principales enemigos.
Las pequeñas partículas procedentes del cuerpo y los restos fecales de los ácaros quedan suspendidos en el aire de la casa y al ser respirados producen síntomas de rinitis y/o asma en pacientes alérgicos a los ácaros.
Se localizan preferentemente en los lugares en los que las personas pasan más tiempo. Se multiplican, sobre todo, en los colchones y almohadas donde se alimentan de las escamas de piel humana. También se encuentran en los muebles tapizados, butacas, almohadas, libros, ropa, cortinas, alfombras…
CONSEJOS ÚTILES
-
- Buena ventilación de la casa y mantenerla a temperatura más bien baja y seca.
-
- Espacios poco decorados.
-
- Eliminar moquetas, alfombras, tapices, cortinas, mantas de lana, edredones de plumas, libros, muñecos de peluche y felpa, y cualquier otro elemento que pueda acumular polvo difícil de eliminar.
-
- Evitar la acumulación de polvo en: cortinas, sofás y sillones tapizados, almohadas…
-
- Limpiar a diario, sin levantar polvo con paños húmedos o con bayeta de microfibra sintética con capacidad electrostática (droguería). Puede utilizarse la mopa mojada, pero no la escoba.
-
- Limpiar cuidadosamente con aspiradores que lleven filtros HEPA (filtros de alta recaudación) o mejor aún con filtro de agua, que eviten la diseminación de los ácaros, al menos una vez por semana. Se debe tener especial atención con los sofás y las butacas que se tendrán que aspirar cada 2 o 3 días. Aspirar con frecuencia la tapicería de los vehículos.
-
- Utilizar productos acaricidas (eliminan los ácaros), aplicándolos sobre colchones y tapicerías. – Evitar animales de pelo o plumas en el domicilio.
-
- Utilizar pinturas plásticas que se puedan lavar.
-
- Evitar las humedades favoreciendo la circulación del aire.
-
- Limitar el uso de sustancias irritantes (insecticidas, ambientadores, humo del tabaco…).
-
- Realizar la limpieza de la casa (especialmente en el dormitorio) en ausencia del paciente, que se abstendrá de entrar hasta que no hayan pasado 20 minutos. Si esto no es posible, el paciente deberá utilizar mascarilla.
-
- Evitar las viviendas en primeras plantas o sótanos.
DORMITORIO
-
- Ventilar diariamente el dormitorio, posteriormente se cerrarán puertas y ventanas durante el resto del día.
-
- Pasar el aspirador, al menos una vez por semana por el colchón, la almohada, las alfombras, por encima de los libros.
-
- Lavar a menudo la ropa de la cama (al menos 2 veces por semana) y las cortinas (1 vez al mes) a altas temperaturas (60ºC).
-
- Cambiar a menudo las sábanas, las fundas de colchón y almohada y el pijama.
-
- Poner un colchón y almohadas de material antialérgico, o al menos sintético (espuma, poliuretano). Que no sea de lana o plumas. El colchón podrá ser de látex siempre que no exista una alergia al látex.
-
- Los colchones y almohadas se protegerán con fundas antiácaros especiales herméticas, para evitar el contacto de los ácaros y sus partículas alergénicas con el paciente durante la noche.
-
- Evitar colchones y almohadas de lana, colchas y edredones de plumas, alfombras, moquetas, cortinas, tapicerías, pósters, libros, muñecos de peluche y felpa, juguetes que acumulen polvo fácilmente. Examinar el interior de los juguetes y sustituirlo por material lavable, si es necesario, lavarlos con frecuencia.
-
- Los libros y la ropa deben guardarse con armarios bien cerrados. La ropa de lana se pondrá dentro de bolsas de plástico antes de guardarla en los armarios. Ventilar la ropa guardada en el armario antes de utilizarla.
-
- El mobiliario será sencillo y de fácil limpieza, evitando todo lo que sea susceptible de acumular polvo. Son preferibles los muebles cerrados y separados de la pared (para limpiar la última).
-
- Para limpiar objeto, como los muñecos de peluche y felpa, deben mantenerse a -15ºC durante 24 h. y lavarlos después para eliminar los ácaros muertos.
VIVIENDA DE FIN DE SEMANA / VACACIONES
-
- La vivienda de fin de semana debe ser aireada y ventilada con tiempo suficiente, al menos 24 h. antes de entrar la persona alérgica, y esto no es posible, cada día la limpieza deberá realizarse en ausencia del paciente.
-
- Utilizar sábanas y mantas puestas el día de la llegada y que no hayan sido almacenadas durante mucho tiempo.
-
- Limpieza de la habitación y domicilio según las normas anteriores.
-
- Si se tienen plantas dentro de la casa debe vigilarse que no tengan hojas secas ni hongos.
-
- Revisar y eliminar zonas de hongos que suelen aparecer en algunas zonas del baño, detrás de los muebles y debajo de los frigoríficos.
-
- Para las vacaciones son preferibles las zonas de montaña, a ser posible a más de 1000 metros sobre el nivel del mar.
-
- Si se cambia de vivienda es preferible elegir una zona seca y soleada.
ALMACENES
-
- En los almacenes, granjas… deben realizarse las medidas expuestas anteriormente.
-
- Evitar la exposición a los almacenes de grano, harinas, comida de animales.
-
- Evitar almacenes de quesos, huevos, frutos secos, carne y pescado seco. Evitar prados, pastos, hojarasca, basura.
PRODUCTOS PARA EL CONTROL AMBIENTAL
-
- Deshumidificadores: en las zonas más húmedas (clima costero), reducen el crecimiento de los ácaros y hongos. Deben utilizarse de forma continuada y en lugares cerrados. Consumen electricidad como un frigorífico y no necesitan mantenimiento.
-
- Limpiadores de aire: son aparatos que hacen circular de forma continuada un caudal de aire a través de filtros (microfiltros, carbón activado, electrostáticos) limpiando así el ambiente de partículas suspendidas en el aire. No se ha demostrado totalmente su eficacia.
-
- Fundas antiácaros de almohada y colchón: recubren herméticamente el colchón y la almohada, impidiendo el paso de las partículas alergénicas de los ácaros al colchón, aunque permite el paso de la transpiración normal del cuerpo humano.
-
- Nórdicos y edredones sintéticos que se puedan lavar.
-
- Acaricidas: son sustancias que interrumpen el ciclo de desarrollo de los ácaros en el hábitat. Es muy importante, después de aplicar un acaricida en aerosol, realizar una limpieza a fondo, porque producen alergia tanto los ácaros muertos y sus heces, como los vivos. Su aplicación se repetirá cada tres meses. Se vende en las farmacias.
-
- Pintura acaricida: al pintar la vivienda utilizar pinturas que puedan lavarse, y mejor aún, que sea acaricida. Reduce la proliferación de los ácaros. Se vende en las tiendas de pintura.
Bibliografía:
Prevención de alergias y asma alérgica. Reunión de la OMS / WAO sobre la prevención de las alergias y el asma alérgica. Ginebra, 8-9.
Korsgaard J. Medidas preventivas en el asma por ácaros.
RECOMENDACIONES
¿Qué es la alergia al polen?
El polen es el «polsim» formado por grandes microscópicos que representan los elementos reproductores masculinos de árboles y plantas . Su misión es fecundar la parte femenina de la flor para formar posteriormente el fruto y las semillas.
Reacciones alérgicas.
El polen es transportado por el aire y respirado, produciendo en las personas alérgicas distintos síntomas:
- Nasales: estornudos, picor, mucosidad y taponamiento.
- Oculares: picor, lagrimeo y enrojecimiento.
- Bronquiales: ahogo, tos y silbidos (asma).
- Cutáneos: picor e inflamación.
¿Cuándo hay mayor concentración de polen?
La alergia al polen se produce sólo en determinadas épocas del año, dependiendo del tipo de polen, la región geográfica y el clima.
- Día seco y soleado: Durante el período de polinización, las concentraciones de polen aumentan los días secos y soleados y disminuyen con la lluvia o el frío.
- Mañana y noche: Los mayores concentraciones suelen detectarse por las mañanas (7-10h) y por la noche.
- Zonas rurales: Las concentraciones de polen suelen ser menores en las ciudades que en las zonas rurales. Sin embargo, las turbulencias creadas en las ciudades por el tráfico y/o el viento a través de las calles, pueden aumentar la exposición a los granos de polen.
Consejos útiles.
- Calendario y recuento: Conocer la época de polinización y el recuento de pólenes a los que se es alérgico. Aconsejamos consultar la Red Aerobiológica de Cataluña.
- Aire libre: Evitar salir al aire libre y al campo los días de máxima polinización o días de fuerte viento . Evitar cortar el césped o tumbarse en él.
- Hogar: Si se dispone de aire acondicionado en la casa es conveniente utilizarlo. Realizar pulverizaciones con agua fría en las habitaciones. Mantener las ventanas de su casa cerradas durante las horas de sol.
- Coche: Llevar las ventanas del coche cerradas y utilizar el aire acondicionado.
- Protección: Utilizar gafas de protección en la época polínica sobre todo si se sufre conjuntivitis.
- Cofactores: Mientras dure la polinización será más sensible a otros estímulos como: laca , tabaco , insecticida , perfume , contaminación y esfuerzo físico .
Mapa polínico Cataluña.
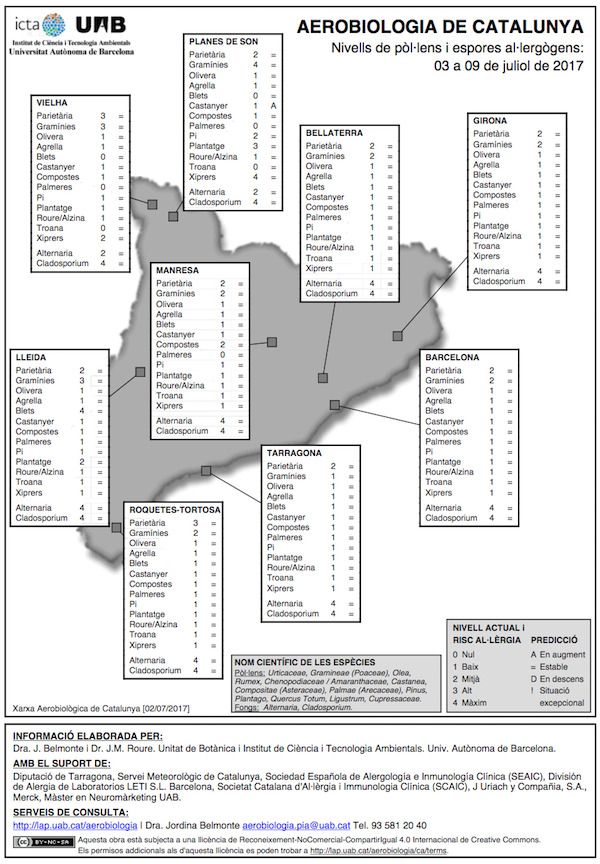
¿Qué es la alergia a los ácaros domésticos?
La alergia al polvo doméstico corresponde a una hipersensibilidad a los restos de ácaros del polvo doméstico , artrópodos microscópicos, que tienen su ecosistema en el polvo del hogar.
¿Cuándo hay mayor concentración de ácaros?
- Humedad y calor: Ante buenas condiciones de humedad (55-85%) y de calor , que se dan en primavera , en otoño y en invierno en viviendas cerradas, su reproducción es óptima.
- Lugares con mayor presencia: Los lugares de localización preferente son aquellos donde las personas pasan más tiempo y los ácaros se alimentan de las escamas de la piel .
Consejos útiles en el hogar
- Ventilación y temperatura: Ventilar bien la casa y mantenerla a una temperatura algo baja y seca , evitando los ambientes cargados de humo de tabaco, ambientador e insecticida.
- Textiles: Evitar moquetas, alfombras, tapices, cortinas, mantas de lana, edredones de plumas, libros, muñecos de peluche, etc.
- Limpieza: Limpiar diariamente con paños húmedos o con bayetas de microfibras sintéticas con poder electrostático (droguerías) y con un aspirador que no genere turbulencias y lleve filtro HEPA . Realizar la limpieza de la vivienda en ausencia del paciente , que deberá evitar la entrada de la misma hasta 20 minutos después.
- Animales domésticos: Evitar animales con pelo o plumas en el domicilio.
- Ropa de cama: Lavar con frecuencia la ropa de la cama (al menos 2 veces por semana) y las cortinas (1 vez al mes) a altas temperaturas (60º).
- Protectores de cama: Se recomienda cubrir los colchones y almohadas con fundas anti ácaros especiales herméticas (Flomy cover®, Outmite®).
- Alimentos: Evitar la exposición a almacenes de grano, harina y comida de animal .
- Segunda residencia: Además de la anterior, hacer las camas el día de la llegada, no vestir ropa que haya sido guardada mucho tiempo, ventilar bien las habitaciones, aspirar las mantas antes de utilizarlas y considerar la posibilidad utilizar purificadores con filtros especiales.
Fundas anti ácaros (covers):
Flomy cover®

GBF LETI SA
Gran Vía de les Corts Catalanes, 184 – 08039 Barcelona
933 940 540
www.flomy.com
www.leti.com
Outmine®

ALLERGY THERAPEUTICS IBÉRICA SL
¿Qué es la alergia a los hongos?
La alergia a la humedad corresponde a una hipersensibilidad a los llamados mohos u hongos ambientales que contribuyen a la descomposición de la materia orgánica.
Se reproducen por esporas que pueden ser inhaladas y depositarse en nariz, ojos y bronquios, siendo capaces de desarrollar enfermedades alérgicas.
¿Dónde existe presencia de hongos?
A diferencia de los pólenes, las esporas fúngicas no aparecen en determinadas épocas, sino en función de las condiciones de temperatura y humedad ambiental.
- Crecen en troncos y vegetación putrefacta .
- Colonizan y degradan papel , cuero , alimentos , harina , paja , leña , frutos secos , pintura , etc.
Consejos útiles en el exterior de las viviendas.
- Vegetación : Evitar el contacto con vegetación muerta o en estado de descomposición, así como mover pilas de hojas caídas en el suelo o cortar el césped.
- Alimentos: Evitar manipular cualquier tipo de granos o entrar en lugares de almacenamiento de granos , vegetales y alimentos en general.
- Ganado: Evitar visitar establos , cuadros, granjas, etc.
Consejos útiles en el interior de las viviendas.
- Humedad: Evitar la humedad en paredes , armarios, marcos de ventanas, detrás de los muebles, aseos, cocina, etc. Se aconsejan deshumidificadores eléctricos en hábitats con elevada humedad.
- Alimentos: No dejar alimentos que puedan descomponerse fuera de la nevera durante mucho tiempo.
- Basura: Deshacerse de los desechos y basura doméstica lo antes posible.
- Ventilación: Ventilar la casa cada día y tener una calefacción que no provoque condensación (cristales mojados por dentro). Limpiar periódicamente el sistema de climatización y aire acondicionado (en particular las rejillas de salida).
- Vegetación: Si se tienen plantas de interior , vigilar el buen estado de las hojas y de la tierra, asegurando que no haya signos de putrefacción o contaminación por hongos.
¿En qué consiste la alergia al látex?
El látex o savia lechosa , que se obtiene del árbol Hevea Brasiliensis, se utiliza ampliamente en la fabricación de productos de caucho.
La alergia al látex suele manifestarse de forma inmediata como:
- Urticaria
- Asma
- Rinoconjuntivitis
Pero también de forma retrasada :
- Eczemas: Estos eczemas también los pueden producir aditivos químicos que se añaden al látex durante su procesado.
Si hubiera una exposición masiva como en el caso de una intervención quirúrgica, el cuadro podría llegar a ser muy grave .
Es de vital importancia avisar de que se padece esta alergia en situaciones que lo requieran, especialmente en el ámbito sanitario .
¿Dónde existe presencia de látex?
- Productos del hogar: Guantes de limpieza, globos, gorras de baño, pelotas, juguetes de goma, tetinas de biberones, chupetes.
- Productos de uso íntimo : Preservativos, diafragmas.
- Productos sanitarios: Guantes, torniquetes, goma dental, sondas, drenajes, tubos.
- Frutas y vegetales: Castaña, plátano, aguacate, kiwi.
Tratamiento
El tratamiento más eficaz es evitar la exposición a productos que contengan látex y la identificación para cada paciente de los alimentos que pueden causar alergia por reactividad cruzada. Existen en la mayoría de casos alternativas de otros materiales.
- Adrenalina: Los pacientes que hayan sufrido un episodio de anafilaxis deben disponer de un autoinyector de adrenalina.
- Antihistamínicos: Los antihistamínicos orales disminuirán el prurito.
- Inmunoterapia: El alergólogo puede indicar una inmunoterapia si el paciente no puede evitar totalmente el contacto directo o indirecto con el látex.
1.- Los niños con antecedentes familiares de alergia y en condiciones ambientales desfavorables tienen más probabilidades de desarrollar enfermedades alérgicas y necesitan prevención.
2.- Las madres gestantes alérgicas deben evitar fumar y exponerse al humo del tabaco.
3.- El niño recién nacido debe ser alimentado con lactancia materna.
4.- Si el niño presenta Dermatitis Atópica, Alergia Alimentaria o Bronquitis, debería ir al alergólogo.
5.- Las pruebas alérgicas se pueden realizar al niño a cualquier edad. No tiene sentido esperar a los 3-4 años.
6.- La enfermedad alérgica infantil puede debutar con Dermatitis Atópica y es conveniente descartar los factores alérgicos.
7.- La Alergia Alimentaria actualmente incrementa mucho su prevalencia y debe prevenirse cuanto antes.
8.- Los niños suelen sensibilizar a las proteínas de la leche de vaca y del huevo en la época de la lactancia y posteriormente a pescados, frutas y frutos secos.
9.- En la alergia alimentaria se debe realizar dietas de exclusión y existen tratamientos definitivos como la desensibilización.
10.- En adultos es frecuente la alergia a frutas, frutos secos y mariscos.
11.- La anafilaxia es una reacción alérgica grave, de instauración rápida y que puede llegar a ser mortal.
12.- Las causas más frecuentes de anafilaxis son los fármacos, los alimentos y las picaduras de insectos himenópteros (abejas y avispas).
13.- El tratamiento de elección del
14.- En la actualidad disponemos de dispositivos autoinyectores de adrenalina.
15.- La adrenalina debe administrarse por vía intramuscular en la cara anterolateral del muslo y siempre debe acudirse a un servicio de urgencias.
16.- Las avispas (género Vespula y género Polistas) pueden ocasionar picaduras y el aguijón puede quedar sujeto a la piel. Suelen picar en verano y pueden llegar a ocasionar anafilaxia.
17.- Las abejas están en colmenas situadas alrededor de campos y arboledas con néctar deseable. Después de la picadura el aguijón queda clavado en la piel y la abeja muere. Puede llegar a ocasionar anafilaxia.
18.- El asma bronquial es una enfermedad frecuente y en el 80% de los casos es de causa alérgica.
19.- En muchos casos se desarrolla asma bronquial después del ejercicio físico.
20.- En pacientes con urticaria o dermatitis de contacto conviene descartar la patología alérgica y la autoinmune.
21.- El tratamiento ideal de la alergia es el etiológico, es decir, evitar el contacto con el alérgeno desencadenante.
22.- Si no se puede evitar al 100% el alérgeno, el tratamiento es la Inmunoterapia específica.
23.- La Inmunoterapia específica es el único tratamiento que modifica la historia natural de las enfermedades alérgicas.
24.- El especialista alergólogo es el ideal para realizar los estudios de alergia y para indicar los tratamientos adecuados.
25.- El paciente alérgico, bien controlado, puede realizar su actividad diaria con buena calidad de vida.
MAPA POLÍNICO
Red Aerobiológica de Cataluña
Cada una de las estaciones aerobiológicas cuenta con un captador esporopol.línic de tipo Hirst, que funciona continuamente y que proporciona una muestra por día. Una vez en el laboratorio de Palinología de la UAB, las muestras son analizadas en el microscopio óptico para contar y determinar los pólenes y las esporas de hongos. Los datos se publican y se divulgan para informar del estado actual y la predicción de futuro de los niveles de pólenes alergénicos.
Entidades colaboradoras







































